REVUES

06.03.2026 à 14:40
La Russie, l’autre perdante de l’opération « Epic Fury » ?
Texte intégral (1712 mots)
L’attaque contre l’Iran affaiblit un allié capital de Moscou. Il y a un an déjà, ce dernier n’avait pas sauvé son autre partenaire régional, Bachar Al-Assad. La prudence russe sur l’Iran démonétise le Kremlin dans le « Sud global ». Pour autant, la Russie peut aussi tirer des bénéfices de la déstabilisation du Moyen-Orient : l’attention mondiale se détourne de l’Ukraine ; les prix des hydrocarbures augmentent ; un changement de régime à Téhéran créerait un précédent justifiant les attaques contre Volodymyr Zelensky à Kiev…
La Fédération de Russie est-elle d’ores et déjà, après la République islamique d’Iran, la grande perdante de la guerre aéronavale menée par Israël et les États-Unis tout à la fois contre le régime des mollahs, contre le programme nucléaire iranien, contre l’appareil sécuritaire et contre le réseau international de cette puissance régionale ?
Le partenariat global russo-iranien signé en janvier 2025 n’assurera pas la défense de l’Iran, hormis les protestations formulées publiquement par les autorités russes quelques heures après le début des frappes.
Après la chute de la famille Al-Assad en Syrie, la Russie semble privée d’un relais essentiel dans la région et, plus largement, sur la scène mondiale. Pour autant, il est sans doute très prématuré d’annoncer la fin de l’influence russe au Moyen-Orient.
Des revers indiscutables
Même si Moscou a enregistré, ces dernières années, certains succès diplomatiques sur le continent africain, ses réseaux d’alliances s’effritent : renversement du régime syrien en décembre 2024, enlèvement spectaculaire du président vénézuélien Nicolas Maduro en janvier 2026, mort du guide suprême iranien Ali Khamenei et possible effondrement de la République islamique… La Russie a perdu des soutiens de poids sur la scène internationale pour sa lutte d’influence contre l’Occident et pour son invasion de l’Ukraine. D’évidence, le soutien de Moscou ne donne pas d’assurance-vie aux dirigeants alliés — et cette conclusion est d’ores et déjà tirée dans le « Sud global ».
Même si la République islamique d’Iran reste en place, la Russie perd, du fait de son durable affaiblissement, un levier d’influence dans la région. Surtout, la crédibilité internationale de Moscou est plus qu’écornée : le partenariat stratégique signé en janvier 2025 avec l’Iran n’est manifestement que d’une aide limitée, malgré l’excellence reconnue des systèmes russes des systèmes de défense anti-aérienne.
Ni sur le plan stratégique (accord de défense), ni sur le plan diplomatique (actions au Conseil de Sécurité des Nations unies), ni sur le plan capacitaire (exportations de matériels de défense), l’alliance russe ne paraît efficace ou protectrice. Engagées dans des opérations militaires de grande ampleur et de haute intensité sur des théâtres disjoints, la Fédération de Russie et la République islamique d’Iran ne peuvent s’épauler car les matériels militaires de chacun des partenaires vont à leurs fronts respectifs. Cet enseignement sera tiré cette fois-ci à Delhi et à Pékin, destinations privilégiées des matériels de défense russe en vertu d’accords de défense anciens.
Ultime revers, la Russie perd, avec l’opération israélo-américaine, son rôle de médiateur pour négocier des accords de non-prolifération avec l’Iran. Après une série de discussions purement bilatérales entre États-Unis et Iran puis après les frappes lourdes contre les sites iraniens, l’Iran n’a plus besoin d’avocat sur la scène internationale et la Russie ne peut plus se poser en intermédiaire entre Téhéran et le reste de la communauté internationale. Cette évidence est manifeste aux États-Unis comme en Europe.
Impuissante, décrédibilisée, marginalisée et inutile dans les affaires iraniennes, la Russie subit en ce moment une série de revers indiscutables dans la région et dans le monde.
Des risques ambivalents
Certaines conséquences de la guerre actuelle contre l’Iran sont plus difficiles à évaluer et peuvent présenter des avantages conditionnels et inattendus pour Moscou.
Sur le plan politique, un changement de régime (hypothétique en l’état actuel) à Téhéran serait en soi une mauvaise nouvelle pour le Kremlin : la lutte constante de la présidence Poutine contre les « révolutions de couleur » des années 2000, les protestations de Moscou contre la chute de Milosevic en Serbie en 2000, celle de Kadhafi en Libye en 2011 et, plus récemment, celle de Ianoukovitch en Ukraine en 2014, constituent un axe directeur de sa diplomatie. Toutefois, le renversement de dirigeants par la force militaire à Caracas comme à Téhéran donne indiscutablement un précédent objectif pour justifier des attaques contre la présidence Zelensky en Ukraine et contre tel ou tel autre dirigeant de l’ancien espace soviétique. En d’autres termes, Donald Trump essaie de faire à Téhéran ce que Vladimir Poutine aurait voulu réaliser à Kiev.
Sur le plan des matériels de défense, Moscou avait importé des drones Shahed d’Iran dans la première phase du conflit contre l’Ukraine. Mais, à la faveur des destructions réalisées en Iran, la Russie, qui désormais produit les Shahed elle-même, peut s’imposer sur les anciennes « parts de marché » iraniennes de ce secteur en croissance — à condition toutefois de ne pas consommer tous ses matériels sur le front ukrainien.
La plus grande inconnue concerne l’inflexion que cette guerre donnera au rapprochement entre Poutine et Trump médiatisée par la rencontre en Alaska le 15 août 2025. D’un côté, Moscou est engagé diplomatiquement et militairement aux côtés de l’Iran, ciblé par les États-Unis. Mais, d’un autre côté, Moscou peut aussi instaurer avec Washington une forme de troc, qui verrait le Kremlin réagir avec modération à la chute de la République islamique en contrepartie de concessions notables de la Maison-Blanche sur le dossier ukrainien.
Des opportunités de court et moyen terme pour Moscou
Dans la crise actuelle, la Russie peut toutefois exploiter plusieurs opportunités.
À brève échéance, la hausse des prix des hydrocarbures peut augmenter les recettes des sociétés russes et, indirectement, les recettes fiscales de l’État fédéral russe. La Chine et l’Inde sont en effet déjà des clients importants pour la Russie. Elles seront tentées de solliciter encore davantage leurs fournisseurs russes en cas de blocage durable du détroit d’Ormuz. Ce bénéfice de court terme doit être tempéré : d’une part, les hausses de prix ne peuvent être répercutées que sur les achats réalisés au jour le jour, pas sur les contrats de fourniture de long terme ; d’autre part, la hausse des prix des matières énergétiques peut être enrayée par une hausse de production de la part d’acteurs majeurs des marchés du gaz (Algérie, Russie elle-même) et du pétrole.
Toujours dans l’immédiat, Moscou peut exploiter le report de l’attention internationale du théâtre ukrainien au Moyen-Orient afin de renforcer encore ses actions contre les populations et les infrastructures dans la profondeur en Ukraine. Et cela, d’autant plus que les armements utilisés par les Européens et les Américains au Moyen-Orient ne pourront pas prendre la direction de l’Ukraine (même si le soutien américain en matériels s’amenuise de toute façon pour l’Ukraine).
À la faveur de la confusion actuelle (le trop fameux brouillard de la guerre), la Russie peut également saisir l’occasion de multiplier les actions en dessous du seuil (cyberattaques, subversion, etc.) contre des États européens fortement mobilisés en faveur de l’Ukraine.
Enfin, à moyen terme, la Russie peut mettre à profit les conséquences de l’opération israélo-palestinienne pour revoir sa stratégie au Moyen-Orient. À l’égard des régimes égyptien et saoudien, elle peut se poser en alternative de stabilisation face à la suprématie militaire de la « Sparte » israélienne et à l’aventurisme guerrier de l’administration Trump. À une Turquie échaudée par la désorganisation durable des équilibres régionaux (spécialement en cas de crise des réfugiés en provenance d’Iran), elle peut proposer de renforcer les coopérations alternatives à l’Otan. Enfin, à l’allié chiite laissé seul face à l’attaque militaire massive, elle peut proposer un soutien pour la reconstruction de ses dispositifs de défense.
À court terme, la Russie a tout à perdre de l’opération contre l’Iran. Mais il convient de ne pas sous-estimer sa résilience dans la région.
Cyrille Bret ne travaille pas, ne conseille pas, ne possède pas de parts, ne reçoit pas de fonds d'une organisation qui pourrait tirer profit de cet article, et n'a déclaré aucune autre affiliation que son organisme de recherche.
05.03.2026 à 16:34
France’s National Health system explained to U.S. citizens in 2026
Texte intégral (2305 mots)

France’s vision of universal healthcare and America’s health insurance premium-reliant system are worlds apart. On October 1 2025, the US Federal Government shut down after an insufficient number of Democrat votes amid disputes over health policy led to a federal government budget deadlock
The longest shutdown in US history could have had dramatic consequences for part of the population, particularly for millions of Americans who would have lost their health insurance. President Trump is on a mission to dismantle policies introduced by Barack Obama (and maintained under the Biden administration) to improve access to health insurance for the most disadvantaged.
On top of the anticipated decline is the incredibly questionable policy of US Secretary of State for Health, Robert Francis Kennedy Jr, and his highly controversial views on vaccines.
Meanwhile, despite a 17.5 billion deficit and a need for reform, in terms of quality and access to medical care, France’s Assurance Maladie national healthcare system remains a “land of plenty”.
Efficient medical care, ‘à la française’
A good starting point for explaining France’s national health service to Americans would be to step back in time.
In 1939, a US citizen’s life expectancy at birth was seven years higher than for a French citizen. Things have changed since then. In 2024, it was more than three and a half years lower: life expectancy stood at 79 in the United States compared to 82.5 in France. In 2025, however, healthcare expenditure per capita was equivalent to 12,627 euros in the United States (14,885 dollars), and 6,249 euros in France (7,367 dollars).
At national level, this translates into so-called health costs (mainly medical fees), representing 17.2% of GDP in the US and 11.4% in France. While changes in life expectancy are linked to lifestyle and eating habits (leading to obesity and diabetes), the effectiveness of medicine is playing an increasingly important role.
It is likely that the quality of healthcare for the majority of people is both better and more accessible in France.
When it comes to paying for medical care, France has a simple system: it is a country where you are covered by health insurance from birth. All legal residents are automatically registered with the health insurance system and, therefore, receive free healthcare for the most serious conditions, or care that is largely reimbursed within the compulsory health insurance scheme and covered by top-up insurance plans.
In the US, there is a three-tier social security system: Medicare for the over 65s and people with disabilities, Medicaid for the poorest, and the Veterans Health Administration for veterans.
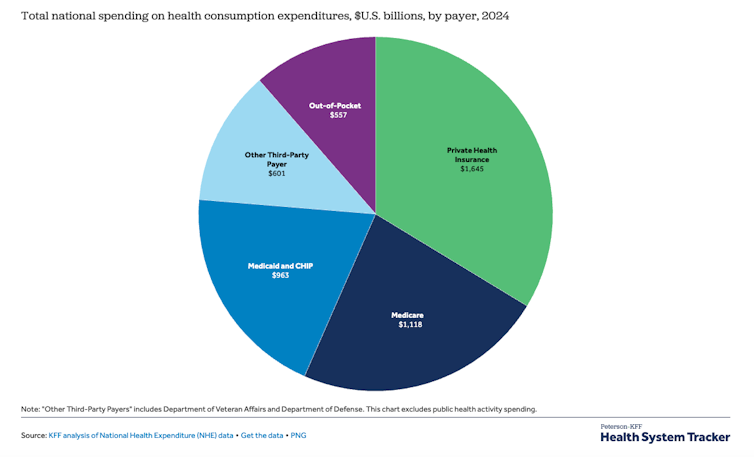
7.8% out-of-pocket expenses for French citizens
Thirty long-term serious conditions such as cancer, type 1 or 2 diabetes or psychiatric illnesses are fully covered (treatment is fully reimbursed) by the compulsory state health cover that is offered to all French citizens.
If we add top-up health insurance – now almost universal – patients in France actually only end up paying 7.8% of their healthcare costs. Admittedly, French citizens or their employers will have contributed in financing compulsory or top-up health insurance.
For most French people, there are few or no financial barriers to entry. These barriers have been further reduced for dental care, optical care and hearing care thanks to a universal policy implemented by Emmanuel Macron called “100% healthcare”.
On the whole the French system is more generous than those of comparable countries.
Patients are encouraged to register with a general practitioner with whom visits are then fully reimbursed. If they choose to consult a different health professional, it will only cost them a few euros more. Patients are can make same day appointments to see several specialists whose fees are largely reimbursed, that is unless they don’t charge rates higher than those set by the National Health Service (known as “excess fees”), a common practice in certain medical specialities.
France: a predominantly state-run health service
Like in the United States, France has public hospitals, private clinics and private non-profit clinics. All 31 of France’s university hospitals are state-funded.
France does, however have a higher percentage of private (for-profit) hospitals than the United States. In 2024, 33% of clinics in France were private compared to 20% in the US.
In France, private practice physicians are free to set up practice wherever they wish and are paid on a fee-for-service basis. In the majority of cases, doctors’ fees are set by the national health insurance system and are much lower than in the United States: 30 euros for a visit with a general practitioner in France, $150 in the United States, or 127 euros.
Strong French state regulation
It goes without saying that in France, the State is heavily involved in regulating its national health service.
Opening a pharmacy is impossible without administrative authorisation, for instance. The State, through its regional health agencies, controls all hospitals – public or private. It manages the register for all medical procedures, pricing and reimbursement rates for each medicine, X-ray or biological test a doctor prescribes. At national level, the State is responsible for appointing all directors and doctors in public hospitals, which employed nearly 1.1 million people at the end of 2021.
High-quality private establishments are present in France (they employed 315,000 people in 2022 and, I would again lay emphasis on how private doctors are free to set up their own practices and prescribe care as they see fit.
Despite everything, the French system is one of the most expensive in the Western world. Hospital stays account for a large proportion of expenditure. France has many specialists, and medication consumption is high.
TheAmerican system is is even more expensive, and, in reality, more inefficient because competition between private insurers does not lead to a reduction in the cost of services – as is often the case in a market economy – it results in inflation in insurance premiums. Backed firmly by their belief in the absolute and systematic benefits of all forms of competition, wealthy individuals in the United States take out insurance policies to cover the fees of renowned doctors and stays in luxury hospitals. In doing so, they ramp up the costs of medical goods and services.
The US healthcare system is, in essence, ‘inflationary’
Over time, US healthcare providers’ tariffs (having been made solvent by part of the demand) have increased, leading to inflation. The high expenditure of the US health service, which is an inherently inflationary system, compared to other Western countries, is mainly due to a difference in the pricing of medical goods and healthcare professionals’ fees.
The reforms during Barack Obama’s term in office did nothing to curb this inflation. Donald Trump says he wants to tackle this by putting pressure on drug prices in particular.
It is plain to see that universal health insurance allows for operational control over medical and hospital fees and the price of prescription drugs. This is the norm in OECD countries, such as France. This does not mean that doctors or nurses are poorly paid, or that there is no access to medical breakthroughs, but rather that regulation is safeguarded, i.e. not left to a market which, in the specific case of healthcare, mainly produces inflation.
Are the United States more socialist?
To conclude with a brief arithmetic demonstration: public health expenditure, financed by taxes and compulsory contributions, represents 43% of healthcare expenditure in the US, or 4,532 euros per capita per year (43% of the 10,517 euros in current healthcare expenses). In France, these expenses represent 79.4% or 4,195 euros or 4,863 dollars – 79.4% of 5,273 euros in current healthcare expenses per person per year, with the remainder being covered by patients themselves or their top-up health insurance plans.
In other words, US taxes provide more funding for the healthcare system in absolute terms! Can we safely say that this makes the United States more “socialist” in its approach? Obviously, there is no supporting evidence to suggest this, but it is clear that Americans pay twice for their healthcare: once through their taxes and a second time via their insurance premiums.
People in the US have long been aware of this and have become staunch supporters of universal health insurance, introduced by the late Senator Ted Kennedy, the youngest of the Kennedy brothers. The chances of such a reform making it onto the political agenda in the short term are nil because, to conclude with a quote from Marcel Proust’s Swann’s Way:
“The facts of life do not penetrate the sphere in which our beliefs are cherished; as it was not they that engendered those beliefs, so they are powerless to destroy them.”
Beliefs in the universal efficiency of the market are therefore as firm as they are costly, and are now more alive than ever.
Jean de Kervasdoué ne travaille pas, ne conseille pas, ne possède pas de parts, ne reçoit pas de fonds d'une organisation qui pourrait tirer profit de cet article, et n'a déclaré aucune autre affiliation que son organisme de recherche.
05.03.2026 à 16:27
IA et cancer de la thyroïde : demain, la fin des traitements standardisés ?
Texte intégral (1699 mots)
En couplant intelligence artificielle et modélisation mathématique, un consortium français d’équipes de recherche développe un outil pour, à terme, administrer, en fonction du profil de chaque patient, les doses d’iode radioactif utilisées pour traiter certains types de cancers de la thyroïde. Mais le chemin est encore long avant de voir émerger cette médecine quantitative, prédictive et personnalisée.
La radiothérapie métabolique par iode radioactif repose encore sur des protocoles standardisés qui ignorent la variabilité biologique des patients. (Appelée aussi radiothérapie interne vectorisée, la radiothérapie métabolique consiste à administrer les sources radioactives pour traiter les tumeurs par voie orale ou par perfusion intraveineuse, ndlr.)
En combinant intelligence artificielle prédictive et modélisation mathématique, une équipe française propose une approche radicalement plus précise : un traitement réellement personnalisé, ajusté patient par patient.
Un même traitement, des résultats radicalement différents
Prenons un exemple fictif. Sophie, 52 ans, et Thomas, 48 ans, partagent le même diagnostic : un cancer différencié de la thyroïde avec métastases. Tous deux reçoivent le protocole standard : 3,7 gigabecquerel (GBq) d’iode radioactif (iode 131) administré par voie orale en une seule injection. Six mois plus tard, le contraste est saisissant. Chez Sophie, les marqueurs tumoraux ont chuté de 90 % et les métastases régressent. Chez Thomas, aucune amélioration : sa tumeur continue de croître, insensible au traitement. Il est devenu réfractaire à l’iode radioactif.
Cette injustice biologique n’est pas une fatalité. Elle révèle l’un des défis majeurs de la cancérologie moderne : l’immense variabilité interindividuelle dans la réponse aux traitements. Un défi que la combinaison de l’intelligence artificielle et de la modélisation mathématique commence enfin à relever.
Le problème : surtraiter certains malades, en sous-traiter d’autres
Aujourd’hui, les protocoles de radiothérapie métabolique par iode radioactif reposent essentiellement sur des schémas standardisés, établis empiriquement depuis des décennies. Ces protocoles « taille unique » ignorent une réalité biologique fondamentale : tous les cancers ne se comportent pas de la même manière.
La différence entre Sophie et Thomas tient à un paramètre invisible à l’œil nu mais déterminant : le temps de doublement tumoral sous traitement (TD). Chez les répondeurs comme Sophie, le TD est long, parfois plusieurs mois ou années. Les cellules cancéreuses se divisent lentement. L’iode radioactif a le temps d’agir, de s’accumuler dans les cellules thyroïdiennes et de les détruire par irradiation interne. Des activités modérées souvent suffisent pour y arriver à bout.
Chez les non-répondeurs comme Thomas, le TD est court, quelques semaines seulement. Les cellules prolifèrent rapidement et peuvent même exprimer des mécanismes de résistance malgré une captation d’iode. Le schéma standard n’est pas adapté et les délais inter-cures trop longs, laissent à la tumeur tout le loisir de progresser entre les traitements.
L’enjeu est double : pour Sophie, éviter le surtraitement qui entraîne toxicités inutiles et risques de séquelles radio-induites (c’est-à-dire induites par la radiothérapie, ndlr) ; pour Thomas, intensifier et fractionner le traitement pour donner une chance à sa thérapie de fonctionner.
La solution hybride : quand l’IA prédit et la simulation optimise
C’est précisément ce défi que relève un consortium de recherche français inédit. Leur approche marie deux mondes habituellement séparés : l’intelligence artificielle prédictive et la simulation mathématique directe.
Dès les premières semaines suivant un traitement initial, l’intelligence artificielle (IA) analyse les trajectoires de thyroglobuline, un marqueur sanguin reflétant l’activité de la tumeur. En croisant ces données avec l’historique clinique, les paramètres biologiques et les résultats d’imagerie, l’IA apprend à identifier les profils de patients. Son rôle consiste à prédire en amont le temps de doublement tumoral ainsi que les paramètres cellulaires clés : taux de captation de l’iode, vitesse de prolifération, sensibilité à l’irradiation.
Ces prédictions, impossibles à obtenir jusqu’à présent autrement qu’en procédant à des biopsies répétées ou en faisant appel à des techniques d’imagerie médicale lourdes (scintigraphie corps entier à l’iode 131, tomographie par émission de positons – tomodensitométrie, TEP-TDM – au FDG, ou TEP à l’iode 124, complétées par des séquences IRM spécifiques), deviennent le socle d’une médecine véritablement personnalisée.
Une fois le profil biologique du patient établi par l’IA, intervient la modélisation par équations différentielles. Il ne s’agit plus de statistiques mais de physique et de biologie : le modèle simule, en temps réel, les dynamiques couplées entre la décroissance radioactive de l’iode injecté, l’évolution de la population de cellules tumorales et les variations du marqueur sanguin qui reflète l’activité de la tumeur (la thyroglobuline).
Grâce à ce « jumeau numérique hybride » (IA et modélisation déterministe) du patient, le clinicien peut tester virtuellement des dizaines de scénarios thérapeutiques en quelques secondes : faut-il augmenter ou réduire l’activité injectée ? Vaut-il mieux une injection unique ou plusieurs doses fractionnées ? Quand administrer la dose suivante pour maximiser l’effet tout en limitant la toxicité ? Le résultat est un schéma thérapeutique sur mesure, optimisé pour chaque patient.
Les enjeux : au-delà de la technique
Bien que de nombreux patients atteints de cancer thyroïdien pourraient être traités avec des doses moindres sans perte d’efficacité, certains ne répondent pas aux protocoles standards et deviennent réfractaires à l’iode. Pour ces derniers, chaque mois perdu en traitement inefficace est un mois où la tumeur progresse. Identifier précocement ces profils et adapter rapidement le protocole peut changer le pronostic.
L’outil en cours de développement, RAIR-Sim, n’est pas une boîte noire. Il restera sous contrôle médical total. Le médecin nucléaire pourra explorer les simulations, ajuster les hypothèses, confronter les résultats à son jugement clinique. L’IA et la simulation ne remplacent pas le médecin : elles augmentent sa capacité de décision.
Perspectives : vers une médecine quantitative
Ce projet illustre une tendance de fond en oncologie : le passage d’une médecine empirique vers une médecine quantitative, prédictive et personnalisée. Mais le chemin reste long. Des essais prospectifs sont nécessaires pour prouver l’intérêt clinique à grande échelle. Il faut intégrer ces outils dans les logiciels hospitaliers existants et former les oncologues et les médecins nucléaires à ces approches. Les outils d’aide à la décision par IA doivent également obtenir les marquages CE et autorisations sanitaires.
Les opportunités sont immenses : extension à d’autres cancers comme ceux du sein, de la prostate ou les lymphomes, couplage avec l’imagerie fonctionnelle, intégration de biomarqueurs moléculaires. L’alliance de l’IA et de la modélisation mathématique n’est pas qu’un exploit technique. C’est un changement de paradigme : chaque patient devient unique, chaque traitement devient une décision éclairée par des données, des prédictions et des simulations.
Sophie et Thomas ne devraient plus recevoir le même traitement. Grâce à une entente pluridisciplinaire, ils ne le recevront bientôt plus. La médecine personnalisée sort des laboratoires. Elle entre dans les services de médecine nucléaire, une équation à la fois.
Ce travail est mené par un consortium interinstitutionnel français réunissant l’Université de Corse (Mme Marie Fusella Giuntini et le professeur Laurent Capocchi), l’Université d’Aix-Marseille et l’Inserm (le professeur Dominique Barbolosi), l’École des Mines-PSL (le professeur Cyril Voyant) ainsi que l’Hôpital de la Timone à Marseille (le professeur David Taieb).
Le logiciel RAIR-Sim sera prochainement en accès libre. Les premières versions de test sont disponibles ici.
DT is a cofounder, stakeholder, and the chief medical officer (CMO) of SILON Therapeutics and reports receiving advisory board honoraria from Novartis.
Cyril Voyant, Dominique Barbolosi et Marie Fusella-Giuntini ne travaillent pas, ne conseillent pas, ne possèdent pas de parts, ne reçoivent pas de fonds d'une organisation qui pourrait tirer profit de cet article, et n'ont déclaré aucune autre affiliation que leur poste universitaire.
⬅️ 6 / 50 ➡️
- GÉNÉRALISTES
- Ballast
- Fakir
- Interstices
- Issues
- Korii
- Lava
- La revue des médias
- Time [Fr]
- Mouais
- Multitudes
- Positivr
- Regards
- Slate
- Smolny
- Socialter
- UPMagazine
- Le Zéphyr
- Idées ‧ Politique ‧ A à F
- Accattone
- À Contretemps
- Alter-éditions
- Contre-Attaque
- Contretemps
- CQFD
- Comptoir (Le)
- Déferlante (La)
- Esprit
- Frustration
- Idées ‧ Politique ‧ i à z
- L'Intimiste
- Jef Klak
- Lignes de Crêtes
- NonFiction
- Nouveaux Cahiers du Socialisme
- Période
- ARTS
- L'Autre Quotidien
- Villa Albertine
- THINK-TANKS
- Fondation Copernic
- Institut La Boétie
- Institut Rousseau
- TECH
- Dans les algorithmes
- Framablog
- Gigawatts.fr
- Goodtech.info
- Quadrature du Net
- INTERNATIONAL
- Alencontre
- Alterinfos
- Gauche.Media
- CETRI
- ESSF
- Inprecor
- Guitinews
- MULTILINGUES
- Kedistan
- Quatrième Internationale
- Viewpoint Magazine
- +972 mag
- PODCASTS
- Arrêt sur Images
- Le Diplo
- LSD
- Thinkerview